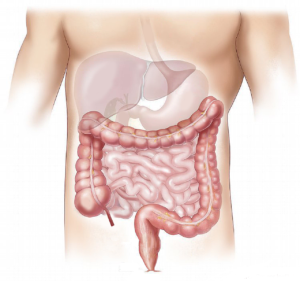
Stitichezza e fisioterapia
La stitichezza La stitichezza (o stipsi) è la difficoltà dell’espletamento della funzione di defecazione. Può esprimersi come evacuazione rara, come scarsa in quantità e
Home » Senza categoria

La stitichezza La stitichezza (o stipsi) è la difficoltà dell’espletamento della funzione di defecazione. Può esprimersi come evacuazione rara, come scarsa in quantità e

Lo sport storicamente viene spesso demonizzato di primo impatto con tutti i problemi di schiena, a partire dalla scoliosi dell’età evolutiva fino alle lombalgie dell’adulto.
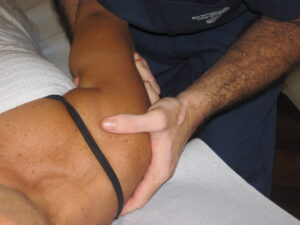
Quali sono le cause della capsulite adesiva? Le cause non sono chiare; quello che si è notato è una maggiore incidenza di casi

Scegliere il materasso Se si soffre di mal di schiena o anche si vuole evitare di cominciare a soffrirne è importante dormire bene. Dormiamo

Come sedersi in auto? I viaggi in automobile sono spesso motivo di stress fisico soprattutto a carico della colonna vertebrale. Complice la tensione dovuta

Cos’è il metodo McKenzie? È un metodo di diagnosi e successivo trattamento ddelle algie della colonna vertebrale messo a punto dal fisioterapista neozelandese Robin McKenzie
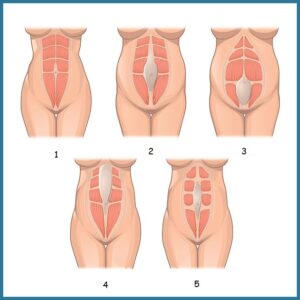
Cos’è la diastasi addominale? La diastasi addominale è la separazione eccessiva della parte sinistra e dalla parte destra del muscolo retto addominale lungo iltessuto connettivo

Che cos’è la Tecar? La Tecar è un apparecchio elettromedicale in grado di provocare un aumento della temperatura dei tessuti trattati mediante induzione di corrente elettrica
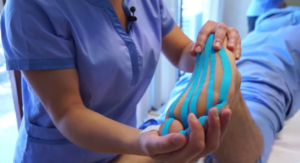
A cosa servono i cerotti colorati? I cerotti colorati, tecnicamente Taping Neuromuscolare®, sono cerotti utili al completamento di una seduta di fisioterapia, permettendo al paziente

Cosa si intende per ginnastica posturale? La ginnastica posturale è un insieme di esercizi mirati a ripristinare l’equilibrio delle tensioni dei muscoli del nostro corpo
All’interno dello Studio medico polispecialistico Fisio Europa, nel cuore dell’Eur (Roma), al servizio della salute. Da circa 20 anni ci prendiamo cura di voi avvalendoci di un’affiatata equipe di circa 30 operatori sanitari, tra medici specialisti, odontoiatri, fisioterapisti ed osteopati.